Sarna en niños: síntomas, causas y tratamiento

La sarna en niños es una patología cutánea, habitual y contagiosa. Aunque puede afectar a pequeños de cualquier nivel socioeconómico, las personas que viven en la pobreza o en condiciones de hacinamiento tienen un riesgo mucho mayor de contraerla.
Llamada también escabiosis, el riesgo de contraerla es mayor en los niños pequeños, los ancianos y las personas con el sistema inmunitario debilitado.
Causas de la sarna en niños
La sarna se desarrolla por un ácaro, Sarcoptes Scabiei, que se contagia por el contacto directo de piel con piel. El ácaro solo permanece vivo fuera del contacto de la piel alrededor de 24 a 36 horas, por lo tanto, la transmisión a través de fómites, ropa, sábanas y acolchados es limitada.
El niño infectado desarrolla una reacción de hipersensibilidad al ácaro, a sus huevos y a sus heces. Esto puede desencadensensibiliarse 3 semanas después de la exposición al agente infeccioso.

Fue declarada una patología de la piel desatendida por la Organización Mundial de la Salud (OMS) en 2009. A su vez, solo se requieren 10 minutos de contacto piel con piel para que los ácaros se transmitan.
Quizás te interese: 7 remedios caseros para los ácaros
Síntomas de la sarna en niños
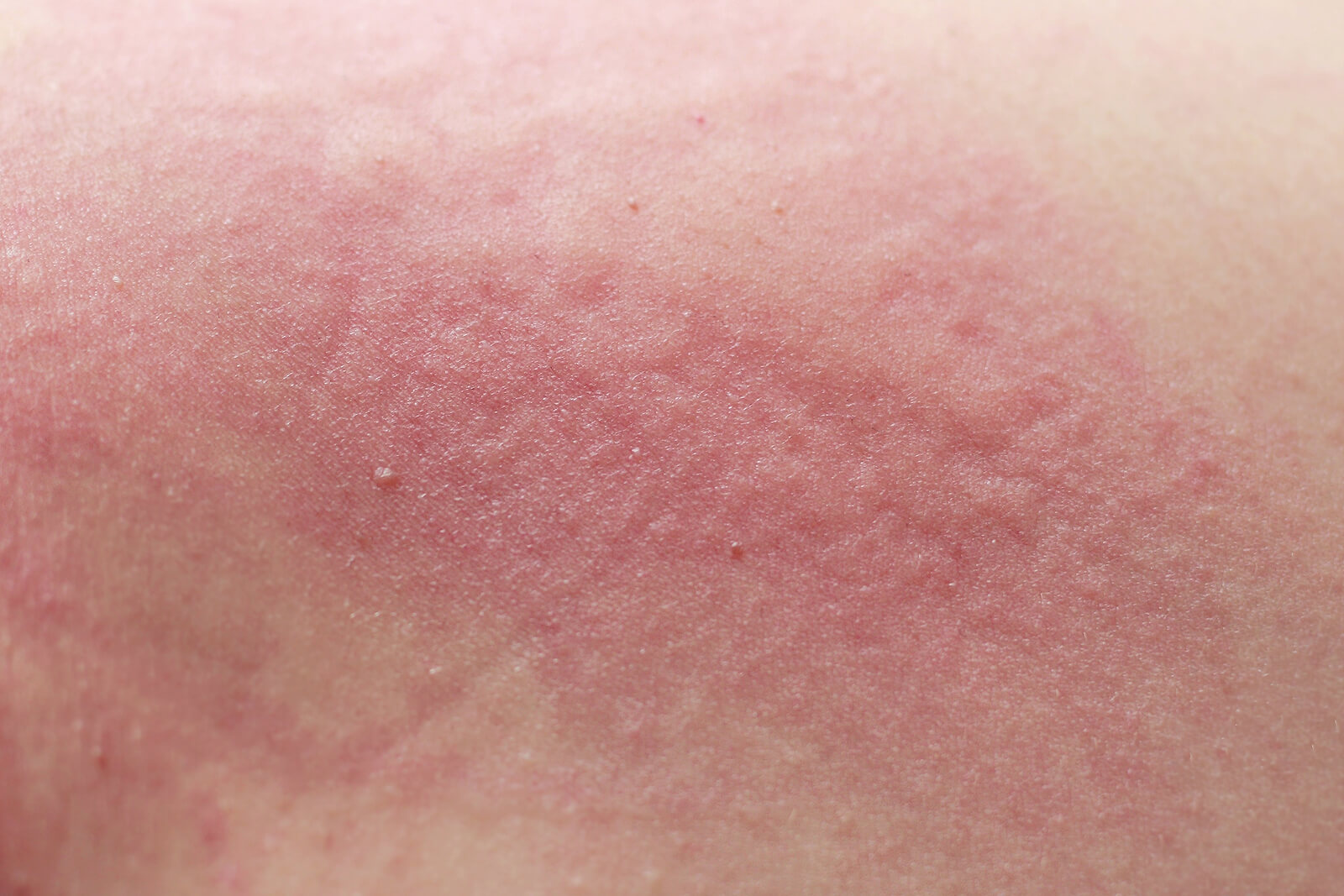
La presentación de los síntomas de esta infección parasitaria incluye pápulas eritematosas y una picazón generalizada que suele incrementarse por las noches.
De acuerdo a una publicación de la Sociedad de Pediatría de Asturias, en los niños, las lesiones se localizan en las palmas de las manos, las plantas de los pies y el polo cefálico.
Sin embargo, en los adultos varían las localizaciones y prevalecen entre los dedos de la mano, en la flexión de la muñeca, los codos o las axilas, o en los genitales y en las mamas.
Todos estos síntomas tardan en expresarse alrededor de 3 semanas después de haber tenido el contacto con el ácaro. No obstante, cuando se trata de reinfecciones, las manifestaciones clínicas se observan en horas.
¿Cómo se realiza el diagnóstico?
El diagnóstico de la sarna se basa en la observación de las lesiones en la piel por parte del médico especialista al momento de la consulta. A su vez, este realizará un interrogatorio minucioso para descartar antecedentes del paciente.
Sin embargo, si se desea confirmar el diagnóstico, se pueden observar los ácaros, huevos o heces de un raspado cutáneo con el microscopio.
En caso de que el diagnóstico sea incierto, se puede abordar la realización de una biopsia de la lesión para obtener más certezas. Pero no suele realizarse con frecuencia este tipo de procedimiento.
Diagnósticos diferenciales
La sarna se suele confundir con otras erupciones pruriginosas:
- Eccema.
- Impétigo
- Tinea corporis.
- Prurigo nodularis.
- Dermatitis.
- Patologías pruriginosas.
- Psoriasis.
No obstante, en la sarna se pueden hallar los trayectos que el ácaro realiza para movilizarse; estos se llaman túneles. Son líneas blancas serpinginosas que indican excavación de los parásitos.
Lee también: ¿Cómo evitar que todos se contaminen si se enferma uno?
Opciones terapéuticas para la sarna en niños
Los miembros del hogar asintomáticos o sintomáticos deben ser tratados en simultáneo para evitar la transmisión o reinfección. La razón principal para el tratamientos de quienes no tengan síntomas es que estos pueden demorar semanas en expresarse.
Permetrina
Las lociones o cremas tópicas de permetrina al 5 % son el tratamiento de primera línea. Asimismo, se debe aplicar en la piel desde el cuello hasta los dedos del pie, por lo general, durante la noche; al día siguiente se enjuaga.
Incluso, en el caso de los bebés con sarna, se debe aplicar en el rostro también. Transcurrida la semana desde la aplicación, se repite el procedimiento para lograr matar las larvas que hayan nacido en ese periodo. Se debe advertir a los pacientes y los familiares sobre la probabilidad de que la picazón persista por un tiempo prolongado.
Ivermectina
La ivermectina vía oral es otra de las opciones disponibles para manejar el tratamiento de la sarna en niños. Por ende, se administra en pequeños mayores de 10 años, una dosis inicial y otra al cabo de una semana.
Esta opción terapéutica se recomienda por las siguientes ventajas:
- Por su conveniencia, aumentan las tasas de cumplimiento.
- Seguridad.
- Facilidad de administración; reduce la probabilidad de mal uso o aplicación inadecuada.
- Pocos efectos adversos.
Otras variantes
Se deben descontaminar las sábanas, acolchados, toallas y ropa. Otras opciones terapéuticas son el lindano tópico, azufre precipitado al 5 %, malatión e ivermectina tópica.
El azufre precipitado al 5 % en vaselina está indicado en mujeres embarazadas y niños pequeños por su seguridad, aunque su olor y aplicación desordenada puede comprometer el tratamiento.
En definitiva, incluso con el tratamiento adecuado, los síntomas y signos pueden persistir durante varias semanas y resolver por completo.
El buen pronóstico de la enfermedad está relacionado con el tratamiento del paciente y sus contactos cercanos. Así pues, si no se lleva a cabo el tratamiento, la sarna puede extenderse al resto de los contactos estrechos.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Hengge UR, Currie BJ, Jäger G, Lupi O, Schwartz RA. Scabies: a ubiquitous neglected skin disease. Lancet Infect Dis. 2006 Dec;6(12):769-79. doi: 10.1016/S1473-3099(06)70654-5. PMID: 17123897.
- Anderson KL, Strowd LC. Epidemiology, Diagnosis, and Treatment of Scabies in a Dermatology Office. J Am Board Fam Med. 2017 Jan 2;30(1):78-84. doi: 10.3122/jabfm.2017.01.160190. PMID: 28062820.
- Mounsey KE, McCarthy JS. Treatment and control of scabies. Curr Opin Infect Dis. 2013 Apr;26(2):133-9. doi: 10.1097/QCO.0b013e32835e1d57. PMID: 23438966.
- Dressler C, Rosumeck S, Sunderkötter C, Werner RN, Nast A. The Treatment of Scabies. Dtsch Arztebl Int. 2016 Nov 14;113(45):757-762. doi: 10.3238/arztebl.2016.0757. PMID: 27974144; PMCID: PMC5165060.
- Chhaiya SB, Patel VJ, Dave JN, Mehta DS, Shah HA. Comparative efficacy and safety of topical permethrin, topical ivermectin, and oral ivermectin in patients of uncomplicated scabies. Indian J Dermatol Venereol Leprol. 2012 Sep-Oct;78(5):605-10. doi: 10.4103/0378-6323.100571. PMID: 22960817.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.