¿Qué es el síndrome de Gianotti-Crosti?

Escrito y verificado por la dermatóloga Maria del Carmen Hernandez
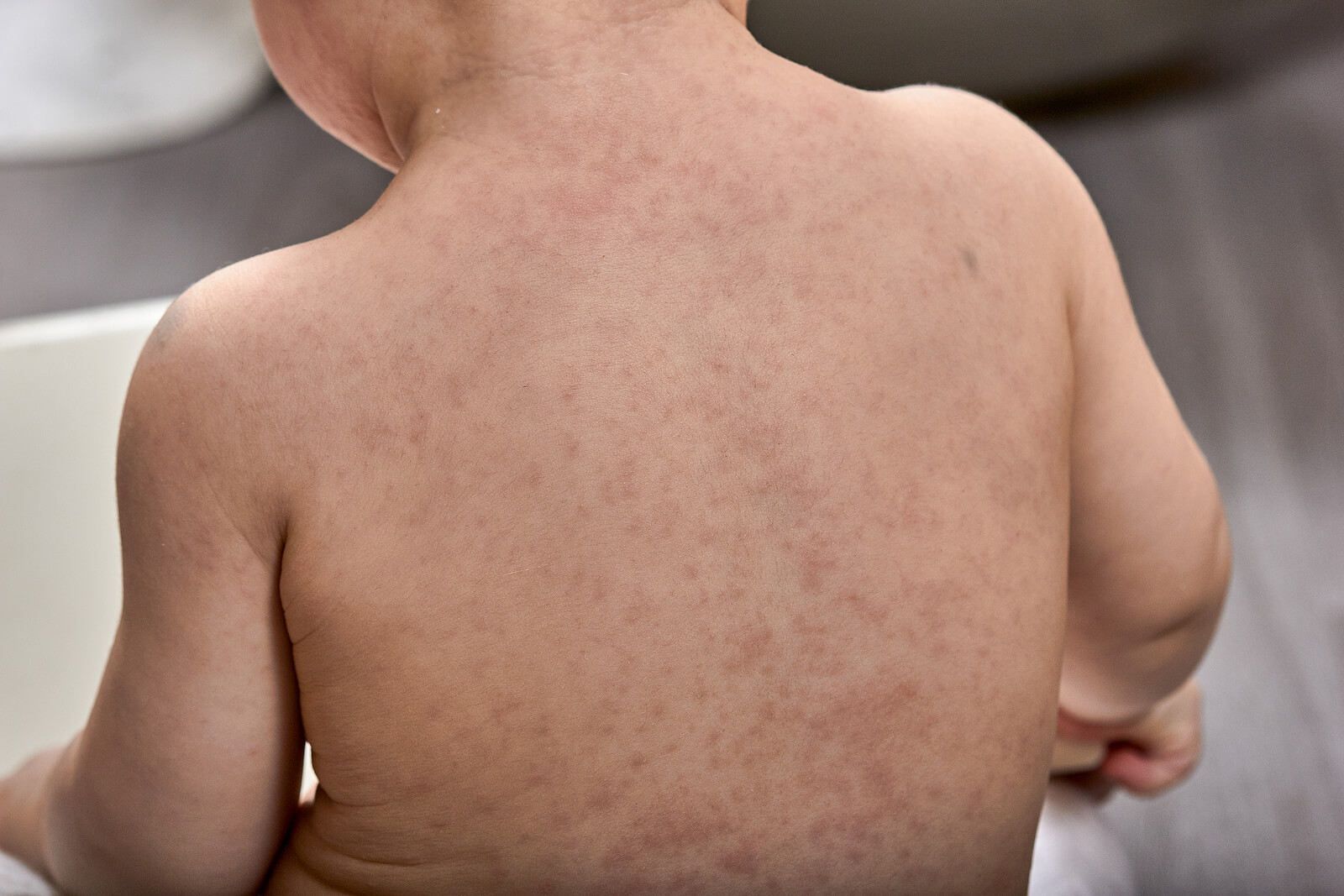
El síndrome de Gianotti-Crosti también es conocido como acrodermatitis papular de la infancia. Es un una erupción aguda y benigna cuyo origen está vinculado a una gran diversidad de patologías virales. Se caracteriza por lesiones papulares distribuidas por el cuerpo que suelen resolver por sí solas al cabo de unas semanas. A continuación, te contamos más acerca de esta enfermedad tan poco frecuente.
Causas del síndrome de Gianotti-Crosti
El síndrome de Gianotti-Crosti puede ocurrir después de una amplia variedad de virus. Estos virus incluyen, entre otros, citomegalovirus, coxsackievirus, adenovirus, influenza, virus de Epstein-Barr, echovirus, virus de la hepatitis A, HHV-6, virus del herpes simple, adenovirus, poxvirus, enterovirus, paperas, virus parainfluenza, rotavirus, virus sincitial y parvovirus B19.
La infección por Virus Epstein-Barr es la enfermedad viral asociada con mayor frecuencia en la población, de acuerdo a publicaciones de Pediatric Dermatology.
Existen en la bibliografía casos en los que el síndrome de Gianotti-Crosti se desencadenó tras una vacunación al infante. Por lo tanto, no se debe descartar esta patología si se presentan lesiones de igual características posteriores a una inmunización. Sin embargo, suele ocurrir que no se identifica ningún desencadenante infeccioso.
Quizás te interese: Sarna en niños: síntomas, causas y tratamiento
Manifestaciones clínicas del Gianotti-Crosti
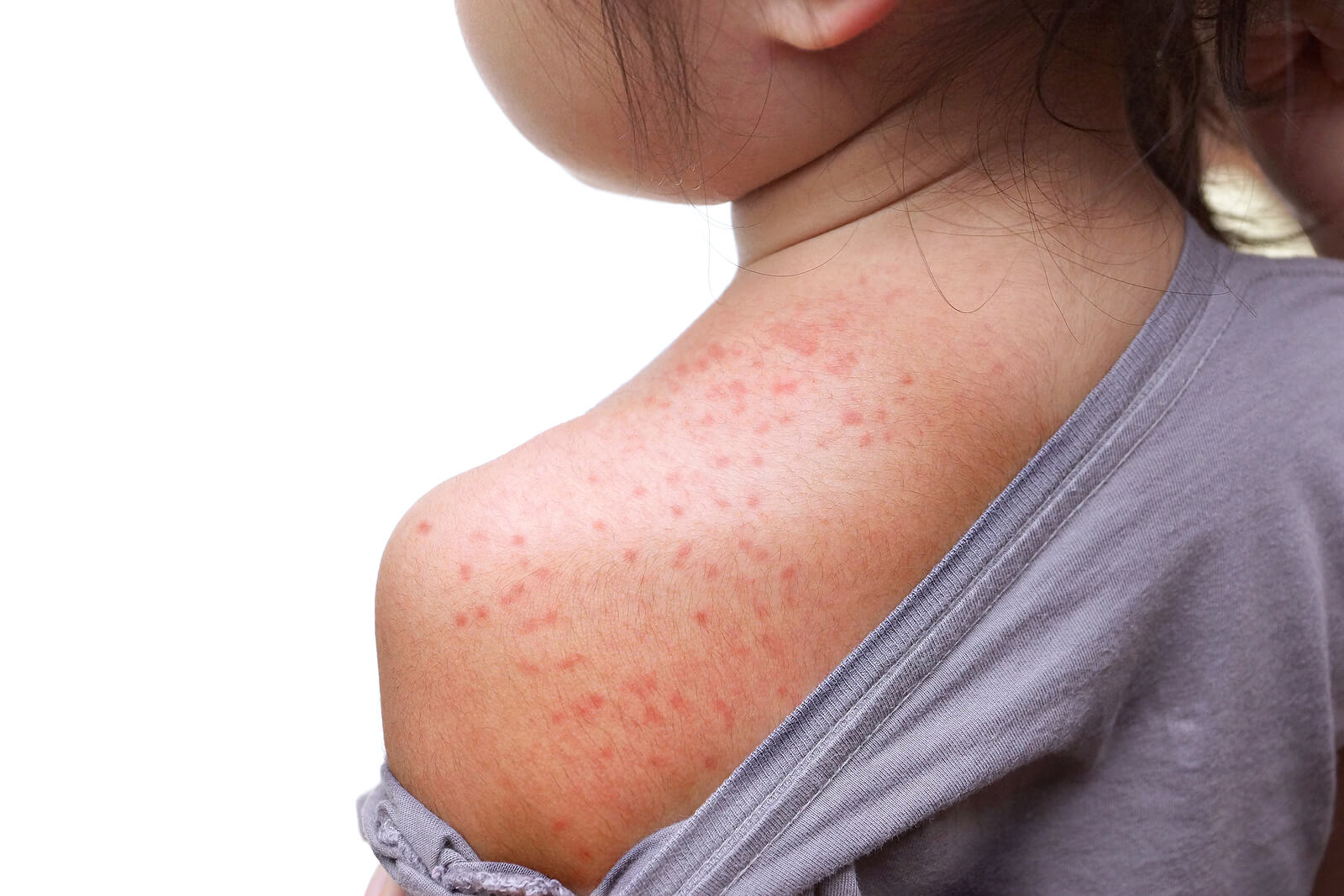
Las manifestaciones de la enfermedad se observan de manera más frecuente en los niños menores de 4 años y con enfermedades atópicas. Se presentan pápulas monomórficas, simétricas y agudas, del mismo color que la piel a rojo rosado en las siguientes regiones del cuerpo:
- El rostro.
- Los glúteos.
- Las superficies extensoras de las extremidades.
Estas lesiones tiene un tamaño que pueden oscilar de 1 a 10 milímetros de tamaño. Además, existe el fenómeno de Koebner, que acentúa las lesiones en los sitios de trauma o rascado.
Los brazos suelen estar más afectados que las piernas. No obstante, algunas de las zonas del cuerpo que suelen estar indemnes son las siguientes:
- El tronco.
- El cuero cabelludo.
- Fosa poplítea.
- Fosa antecubital.
Síntomas extracutáneos
Se puede evidenciar fiebre, linfadenitis, y otros síntomas como hepatomegalia, esplenomegalia o faringitis asociados con el exantema o precediéndolo. No suele presentar lesiones en la mucosa ni en las uñas. Sin embargo, existen características mucocutáneas del cuadro viral que desencadenó el síndrome.
No se observan hallazgos específicos en el laboratorio, salvo en el virus Epstein-Barr, el citomegalovirus o la patología que se encuentra vinculada a hepatitis, donde existe una notoria linfocitosis o aumento de enzimas hepáticas. Las manifestaciones extracutáneas suelen persistir por más tiempo que las lesiones cutáneas.
Lee también: Tipos de dermatitis en niños
Criterios diagnósticos del síndrome de Gianotti-Crosti
El síndrome de Gianotti-Crosti se diagnostica con la clínica del paciente. Pueden existir casos en los que algunas manifestaciones clínicas indiquen la posibilidad de que haya alteraciones en el laboratorio.
Existen algunos criterios para considerar en el momento de arribar al diagnóstico. Algunos de ellos son los siguientes:
- Lesiones que persisten alrededor de 10 días.
- Pápulas que pueden medir de 1 a 10 milímetros que se encuentran en 3 de estos 4 sitios: mejillas o nalgas, superficies extensoras de las piernas o superficies extensoras de los antebrazos.
- Localización simétrica de todas las lesiones de la patología.
De acuerdo a la American Osteopathic College of Dermatology, no se recurre con gran frecuencia a la realización de una biopsia, solo en aquellos casos de pacientes inmunosuprimidos o pacientes de alto riesgo. No obstante, los hallazgos de la biopsia suelen ser inespecíficos.
¿Cuáles son las opciones terapéuticas?
Se debe dejar en claro que la acrodermatitis papular de la infancia es una patología benigna y autolimitada. La sintomatología suele durar de 2 a 4 semanas. Aunque en algunos casos pueden seguir generándose nuevas lesiones hasta la semana 8 u 11 después de iniciada la patología.
En la gran mayoría de los casos las lesiones suelen resolver de manera espontánea sin una intervención activa y el tratamiento a instaurar es de apoyo. A su vez, la erupción desaparece sin dejar efectos residuales ni cicatrices. En raras ocasiones la hiperpigmentación o hipopigmentación puede permanecer por un tiempo aunque la erupción se haya resuelto.
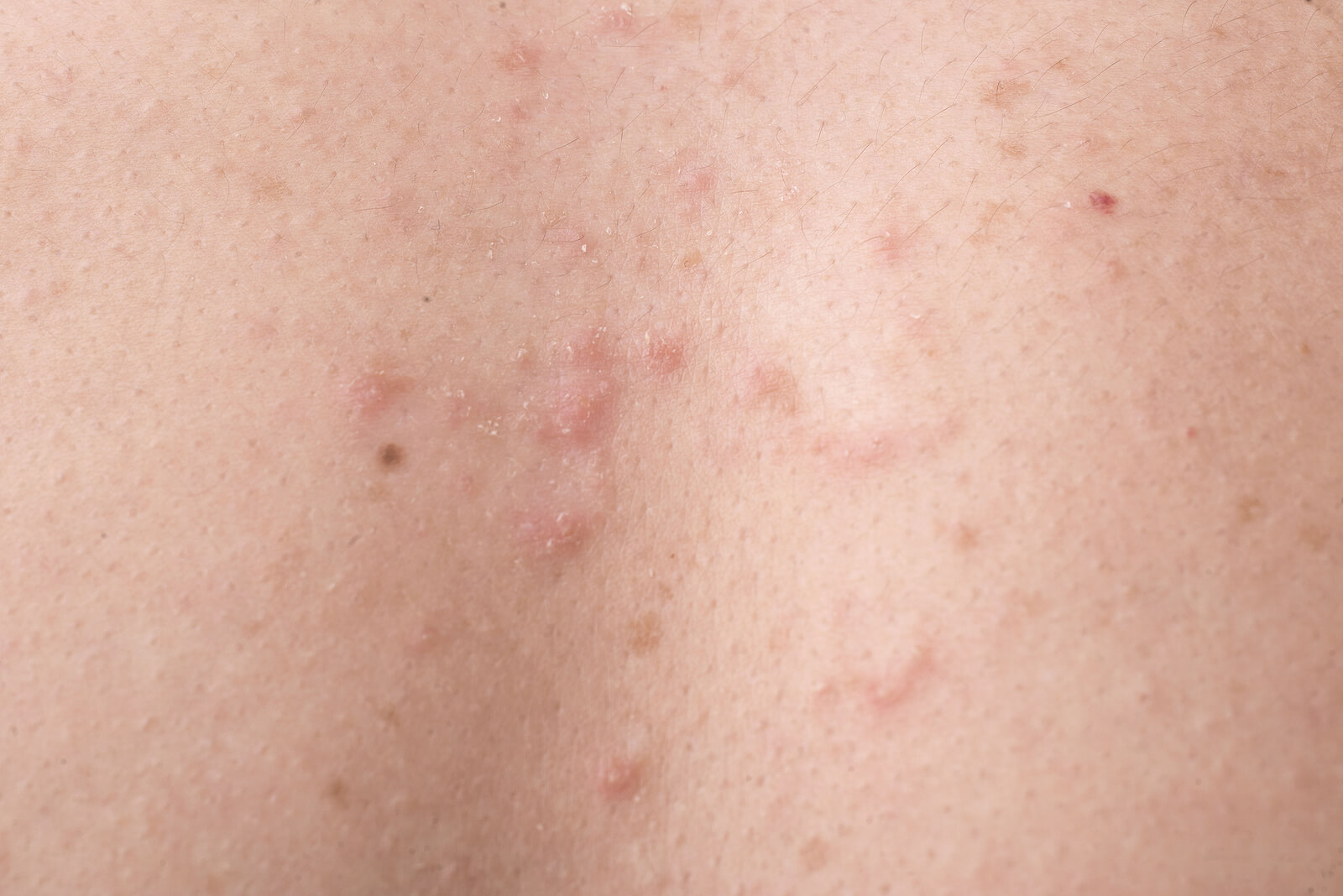
Corticoesteroides
Las lesiones pueden resolver de manera más rápida con el uso de glucocorticoides de mediana intensidad. Además, no deben usarse por tiempos prolongados para evitar los efectos adversos. Asimismo, el uso de los corticoides puede contribuir a disminuir la picazón.
Antihistamínicos
Se recomienda el uso de antihistamínicos orales para aliviar los síntomas de prurito. En este sentido, las lociones con calamina son de gran utilidad para esta función. El prurito puede contribuir con la generación de nuevas lesiones por medio del fenómeno de Koebner.
Consideraciones finales del síndrome de Gianotti-Crosti
El síndrome de Gianotti-Crosti se observa con poca frecuencia. Esto puede ser por su condición de subdiagnosticado. Es una patología benigna y que resuelve de manera espontánea, sin requerir tratamiento puntual.
A su vez, afecta con mayor prevalencia a niños de entre 1 y 6 años de edad que hayan cursado procesos virales. Por tanto, su etiología más común se relaciona con el virus Epstein-Barr.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Hofmann B, Schuppe HC, Adams O, Lenard HG, Lehmann P, Ruzicka T. Gianotti-Crosti syndrome associated with Epstein-Barr virus infection. Pediatr Dermatol. 1997 Jul-Aug;14(4):273-7. doi: 10.1111/j.1525-1470.1997.tb00955.x. PMID: 9263306.
- Brandt O, Abeck D, Gianotti R, Burgdorf W. Gianotti-Crosti syndrome. J Am Acad Dermatol. 2006 Jan;54(1):136-45. doi: 10.1016/j.jaad.2005.09.033. Epub 2005 Dec 2. PMID: 16384769.
- Leung AKC, Sergi CM, Lam JM, Leong KF. Gianotti-Crosti syndrome (papular acrodermatitis of childhood) in the era of a viral recrudescence and vaccine opposition. World J Pediatr. 2019 Dec;15(6):521-527. doi: 10.1007/s12519-019-00269-9. Epub 2019 May 27. PMID: 31134587.
- Caputo R, Gelmetti C, Ermacora E, Gianni E, Silvestri A. Gianotti-Crosti syndrome: a retrospective analysis of 308 cases. J Am Acad Dermatol. 1992 Feb;26(2 Pt 1):207-10. doi: 10.1016/0190-9622(92)70028-e. PMID: 1552055.
- Retrouvey M, Koch LH, Williams JV. Gianotti-Crosti syndrome after childhood vaccination. Pediatr Dermatol. 2012 Sep-Oct;29(5):666-8. doi: 10.1111/j.1525-1470.2011.01642.x. Epub 2012 Feb 22. PMID: 22352961.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.







