Cómo prevenir la sudamina en niños
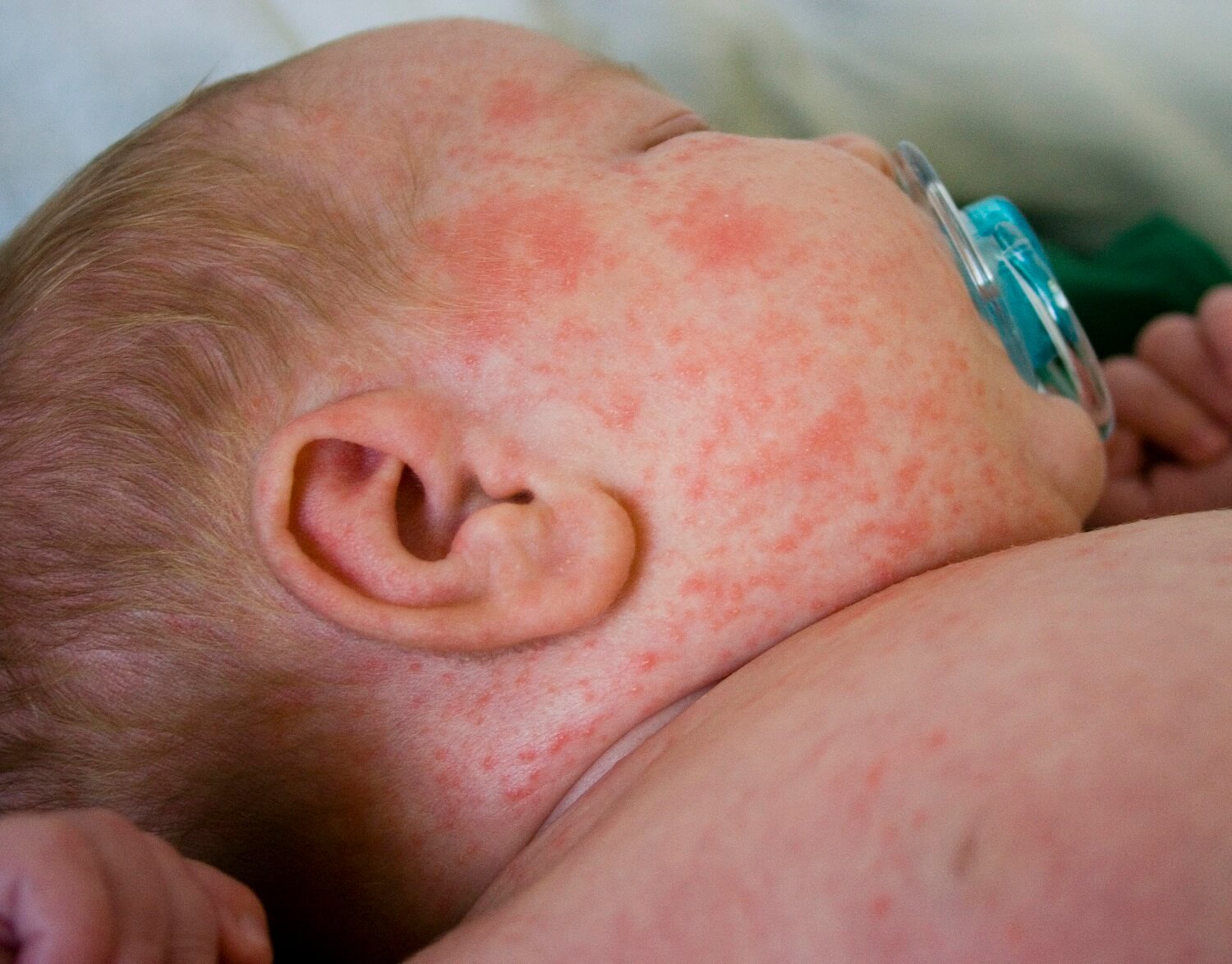
Las patologías asociadas a la piel en los niños son afecciones comunes. Desde la sudamina hasta las enfermedades exantemáticas, son condiciones cutáneas que generan preocupación en los padres. Así pues, la sudamina en los niños es una condición benigna y transitoria que no deja secuela ni cicatrices en el tiempo.
¿Qué es la sudamina?
También llamada miliaria, es una patología cutánea común que se origina por el bloqueo de las glándulas sudoríparas ecrinas y sus conductos. Por esto mismo, se produce un reflujo del sudor hacia la superficie cutánea.
Esto se expresa en la epidermis como vesículas no inflamatorias con contenido de sudor que se resuelven de manera espontánea, es decir, por sí solas. Según un estudio realizado por la revista ATDdermae, se caracterizan por ser claras, pequeñas (1 a 2 milímetros), confluentes y frágiles.
La sudoración es uno de los factores de riesgo más importantes para desarrollar sudamina. Por ende, los climas húmedos o cálidos y las fiebres altas están vinculadas con este cuadro.
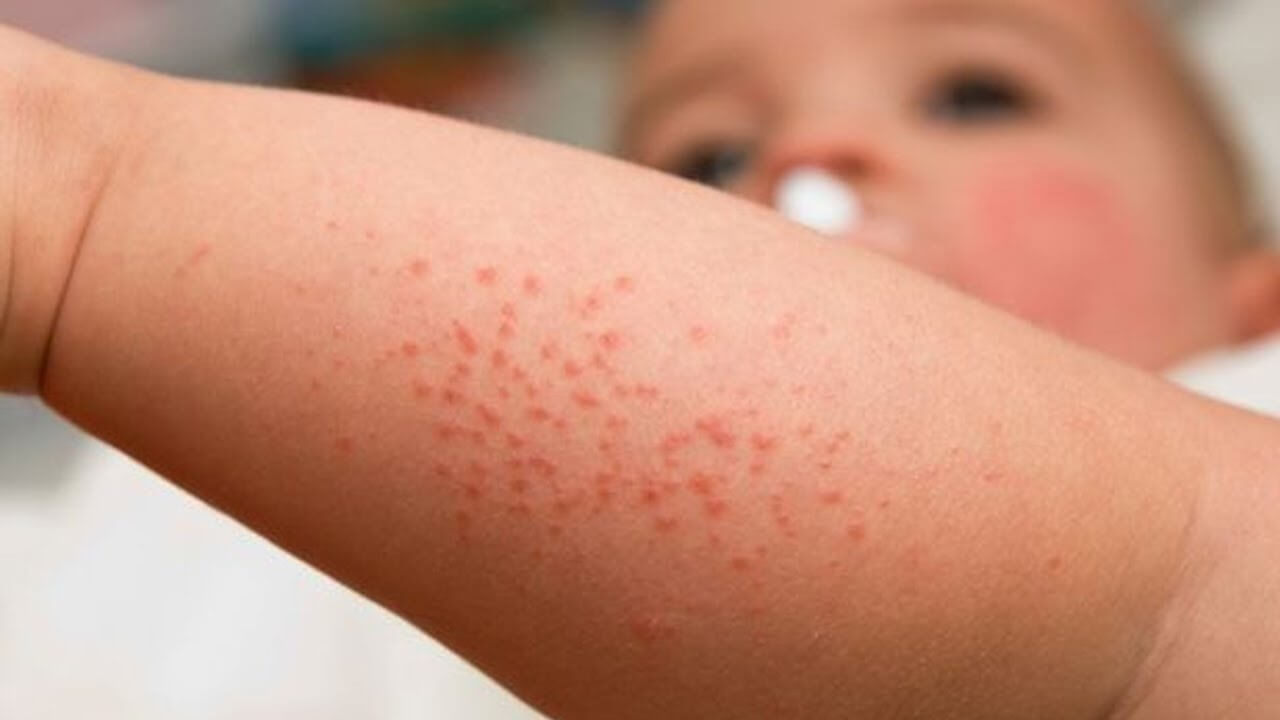
A su vez, se presenta con mayor predisposición en lactantes y niños debido a la inmadurez de sus conductos ecrinos. Existen diferentes variantes de esta misma enfermedad:
- Miliaria cristalina.
- Rubra.
- Miliaria pustulosa.
- Profunda.
Lee también: La sudamina en los bebés
¿Cómo prevenir la sudamina en niños?
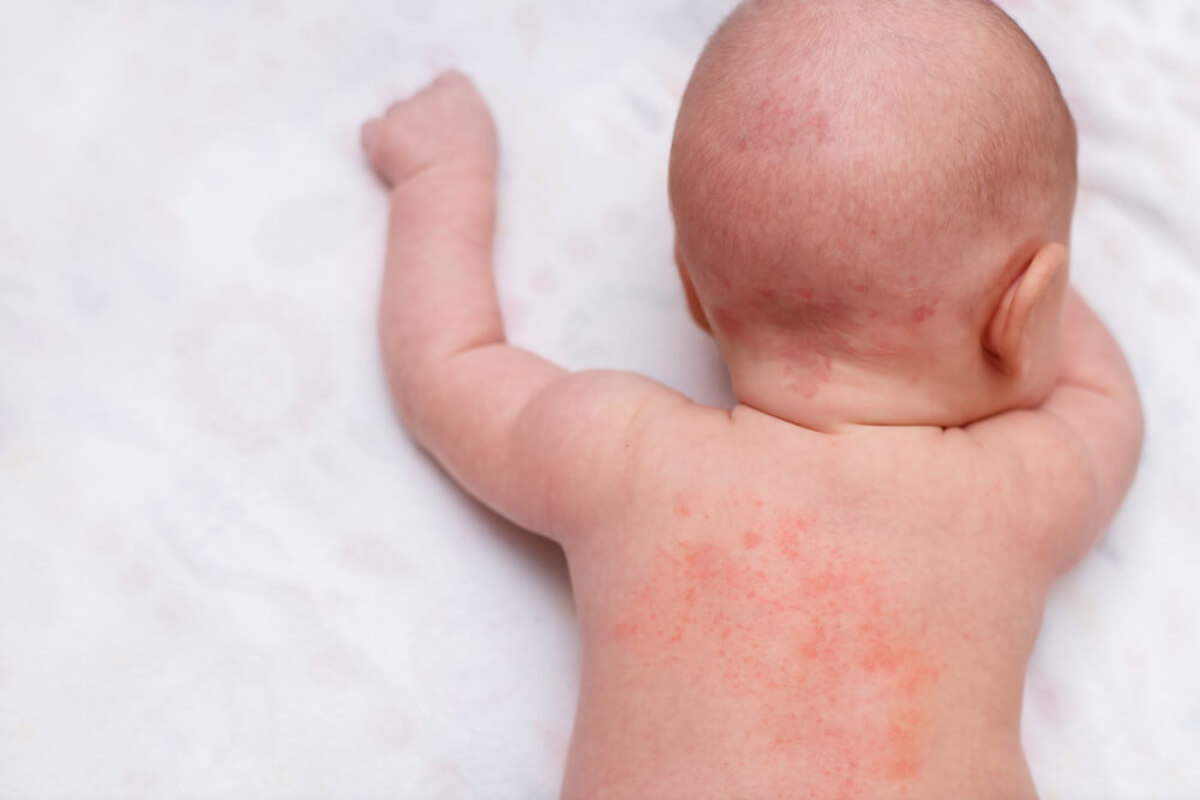
Si bien las manifestaciones clínicas de la sudamina en niños son autorresolutivas y no requieren de tratamiento específico, la mejor opción es la prevención del cuadro. Los bebés y los niños poseen la piel más delicada y sensible respecto a la de los adultos.
A continuación, se detallan algunas de las condiciones necesarias para intentar evitar la presencia de sudamina y que los niños no padezcan esta molesta afección.
Vestimenta adecuada
Se recomienda optar por prendas que sean holgadas, 100 % de algodón, cáñamo o lino. Los materiales sintéticos y ajustados colaboran con la obstrucción de los conductos de las glándulas sudoríparas ecrinas.
Además, cuando se abriga demasiado a los niños, se estimula la sudoración excesiva, por lo que se debe utilizar menor cantidad de prendas.
Realizar baños de la manera correcta
Se suele indicar realizar como mínimo un baño de manera diaria, o en aquellos casos en los que el clima es tropical y caluroso, baños cada 3 horas. A su vez, no deben ser tan prolongados, sino alrededor de 5 a 10 minutos de duración.
La higiene frecuente es esencial, junto con el uso de jabones neutros que no generen irritación ni dermatitis. El agua debe estar tibia y no a altas temperaturas.
Cambio de pañal frecuente para evitar la sudamina en niños
En los bebés, el pañal permanece durante mucho tiempo en contacto con la piel, lo que puede llegar a provocar la oclusión de la desembocadura de las glándulas. En consecuencia, el cambio constante, aunque se encuentre limpio, contribuye a mantener una zona higienizada y sana.
Incluso, esta práctica también evita el desarrollo de patologías como la dermatitis del pañal o la proliferación de Candida. Las zonas de la ingle y los pliegues de los glúteos son los que mas transpiran en estos casos y se encuentran en una fricción constante.
Quizás te interese: Tipos de dermatitis en niños
Elegir productos livianos
El empleo de talcos, aceite densos o ungüentos debe evitarse, ya que permanecen durante bastante tiempo en la superficie de la piel y contribuyen a la obstrucción de los conductos de las glándulas sudoríparas.
Las emulsiones humectantes o lociones más fluidas son presentaciones que se reabsorben con mayor facilidad respecto a las cremas, ungüentos, pomadas o geles.
Tratar enfermedades febriles
La sudoración excesiva es uno de los factores de riesgo para presentar este cuadro clínico. Por lo tanto, se debe mantener a los niños frescos y evitar que suden en exceso.
En aquellos cuadros febriles que se expresan con sudor en exceso, la elección de un antitérmico en forma temprana y rápida es muy eficaz.
Evitar la exposición solar directa
Evitar la exposición a los rayos ultravioletas de manera directa es otra de las opciones de prevención de la sudamina. Incluso, en la elección del protector solar se debe considerar que no sea muy denso y sea de fácil absorción.
Los ambientes templados en los que haya aire acondicionado, ventilador o no sean muy calurosos son los más recomendables para los niños, ya que la premisa es mantener la piel seca, pero no deshidratada.
La sudamina en niños, una molestia transitoria
La sudamina en niños es una condición de la piel que se caracteriza por ser benigna, superficial y autolimitada en alrededor de 24 horas. No obstante, provoca picazón y molestia, que contribuye al rascado de quien lo padece y a la consiguiente sobreinfección bacteriana.
Los niños tienden a sufrir alteraciones del sueño por el malestar que sienten y esto genera en los padres preocupación y angustia que los lleva a realizar la consulta con el médico especialista. No obstante, no suele provocar complicaciones o síntomas y signos graves que pongan en riesgo la salud de los niños.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Guerra KC, Toncar A, Krishnamurthy K. Miliaria. 2020 Aug 13. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan–. PMID: 30725861.
- Kutlubay Z, Tanakol A, Engýn B, Onel C, Sýmsek E, Serdaroglu S, Tuzun Y, Yilmaz E, Eren B. Newborn Skin: Common Skin Problems. Maedica (Bucur). Enero de 2017; 12 (1): 42-47. PMID: 28878836; PMCID: PMC5574071.
- Haas N, Martens F, Henz BM. Miliaria crystallina in an intensive care setting. Clin Exp Dermatol. 2004 Jan;29(1):32-4. doi: 10.1111/j.1365-2230.2004.01444.x. PMID: 14723716.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.