¿Qué hacer si a mi hijo le roza una hiedra venenosa?

El contacto de los niños con las plantas de hiedra venenosa es muy temido por los padres, debido a las manifestaciones clínicas que suele desencadenar. Si bien no suele revestir gravedad, es importante conocer los signos y síntomas que provoca para actuar de manera temprana.
¿Qué es una hiedra venenosa?
Las hiedras venenosas pertenecen a las Toxicodendron, un género de arbustos, plantas, árboles y enredaderas dentro de la familia Anacardiaceae. Todas las partes de estas plantas contienen un tipo de aceite llamado urushiol, que es uno de los causantes de la dermatitis a la exposición.
La hiedra venenosa suele aparecer como una enredadera de hojas en forma de almendra en grupo de tres hojas por racimo. A su vez, estas pueden cambiar de verde a rojas en el otoño. La dermatitis por contacto con hiedra venenosa es una de las causas alérgicas más comunes y se desencadena por el contacto de la piel con el urushiol.
Lee también: Dermatitis de contacto en niños: síntomas, causas y tratamiento
¿Cómo se manifiesta la reacción alérgica?
La dermatitis alérgica aguda se genera cuando el niño toma contacto con la planta. Los síntomas provocados por la hiedra venenosa incluyen los siguientes:
- Edema.
- Eritema.
- Prurito.
- Ampollas dolorosas.
- Vesículas.
De acuerdo con estudios publicados por Archives of Dermatology, estas manifestaciones suelen ser más agudas y aparecen entre las 24 y las 72 horas en los casos de reexposición.
¿Qué hacer si un niño tiene contacto con una hiedra venenosa?
En ocasiones, la dermatitis provocada puede ser autolimitada y se resuelve de manera espontánea en un par de semanas. No obstante, siempre se debe actuar temprano para evitar posibles complicaciones.
Lavar la zona
El manejo temprano incluye el lavado rápido con jabón de la zona del cuerpo que tuvo contacto con la hiedra venenosa. Hay que tener en cuenta que la sustancia se absorbe de manera rápida por su naturaleza lipofílica. Por ende, en algunos casos, esto hace que los esfuerzos adicionales para enjuagar o intentar eliminarlo sean ineficaces. Por su parte, las uñas también deben ser consideradas en el enjuague posterior a la exposición.
Suministrar antihistamínicos
Los antihistamínicos orales y tópicos son indicados para reducir la picazón, aunque no suelen manifestar demasiada eficacia. Incluso, las lociones con calamina también pueden ser útiles para calmar el prurito.
La administración de antihistamínicos antes de dormir y la aplicación de cremas tópicas contribuyen con la mejoría del cuadro clínico. En cambio, rascarse las lesiones empeora la situación y prolonga los síntomas. Incluso, se puede desarrollar una infección si la piel se lesiona, lo que intensificaría la picazón.
Aplicar corticosteroides tópicos y orales
El tratamiento se basa en el uso de corticosteroides sistémicos y tópicos de dosis moderadas a altas, que son eficaces al inicio de los signos y síntomas. Aquellos niños que no son candidatos para la medicación sistémica, pueden optar por la aplicación de corticosteroides tópicos de potencia moderada.
Los glucocorticoides deben ser indicados con una disminución gradual de 2 a 3 semanas e iniciar con 60 mg al día, durante 5 días. Luego, se disminuye a 40 mg al día, durante 5 días y, después, a 20 mg al día, durante 5 días.
Enjuagar las prendas de vestir
Una vez que se ha eliminado la sustancia tóxica de la piel, la toxicidad no se puede transmitir de una persona a otra o de una región del cuerpo a otra, por lo que no es contagiosa. No obstante, el contacto con urushiol que permanece residual en las prendas de vestir, en las mascotas o en herramientas, puede desencadenar nuevas erupciones. Por ende, se los debe descontaminar luego del contacto con la planta.
Quizás te interese: Alergia a las picaduras en bebés y niños
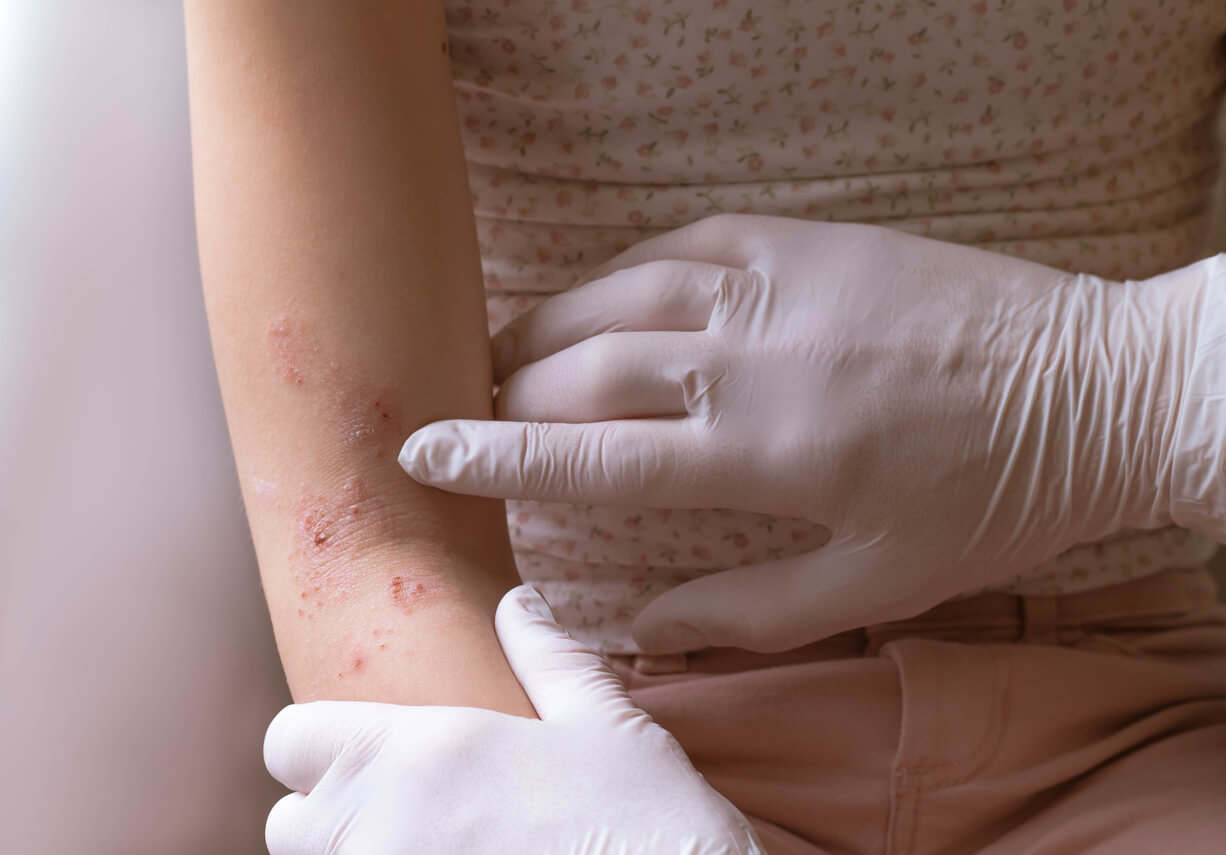
¿Cuándo recurrir con urgencia al médico?
Se debe acudir al médico de manera urgente para recibir atención en los siguientes casos:
- Dificultad para respirar.
- Erupción en genitales o rostro.
- Dificultad para deglutir.
- El sarpullido cubre gran proporción del cuerpo.
- Las áreas afectadas con sarpullido se encuentran hinchadas.
- Temperatura elevada.
- Las lesiones no mejoran con el tratamiento instaurado.
Las complicaciones poco frecuentes incluyen la infección bacteriana secundaria o la hiperpigmentación de la piel. El rascado continuo y reiterado puede causar fisuras diminutas. En consecuencia, las bacterias pueden utilizar las grietas de la piel para ingresar y desencadenar una infección, la cual deberá ser tratada con medicación antibiótica específica.
Los niños y la exposición a la hiedra venenosa
Lo más importante es la prevención y saber reconocer el aspecto de la planta para enseñarle al niño a no tener contacto con ella y evitarla. Esta no solo provoca manifestaciones en la piel, sino que también puede tener un impacto negativo en la calidad de vida del menor, incluida la pérdida del sueño.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Fisher AA. Poison ivy/oak/sumac. Part II: Specific features. Cutis. 1996 Jul;58(1):22-4. PMID: 8823544.
- Williams JV, Light J, Marks JG Jr. Individual variations in allergic contact dermatitis from urushiol. Arch Dermatol. 1999 Aug;135(8):1002-3. doi: 10.1001/archderm.135.8.1002. PMID: 10456367.
- Moe JF. How much steroid for poison ivy? Postgrad Med. 1999 Oct 1;106(4):21, 24. PMID: 10533503.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.